
糖尿病视网膜病变(DR)可导致中度至重度视力丧失,是长期糖尿病患者致盲的主要原因。通常,这种疾病在发展到晚期之前不会表现出明显的症状,定期随访可以早期发现和预防高达98%的DR引起的视力损失。
近年来,基于眼底彩照的DR人工智能筛查显示出较高的准确度、敏感度和特异度,然而在筛查过程中也发现了一些缺陷,尤其是在糖尿病性黄斑水肿(DME)的识别方面。由于DME的诊断需要识别黄斑增厚,使用二维的眼底彩照筛查DME可能会导致错误。光学相干断层扫描(OCT)作为黄斑疾病检测的主要工具,用于筛查测试将进一步提高检测眼底疾病的灵敏度。

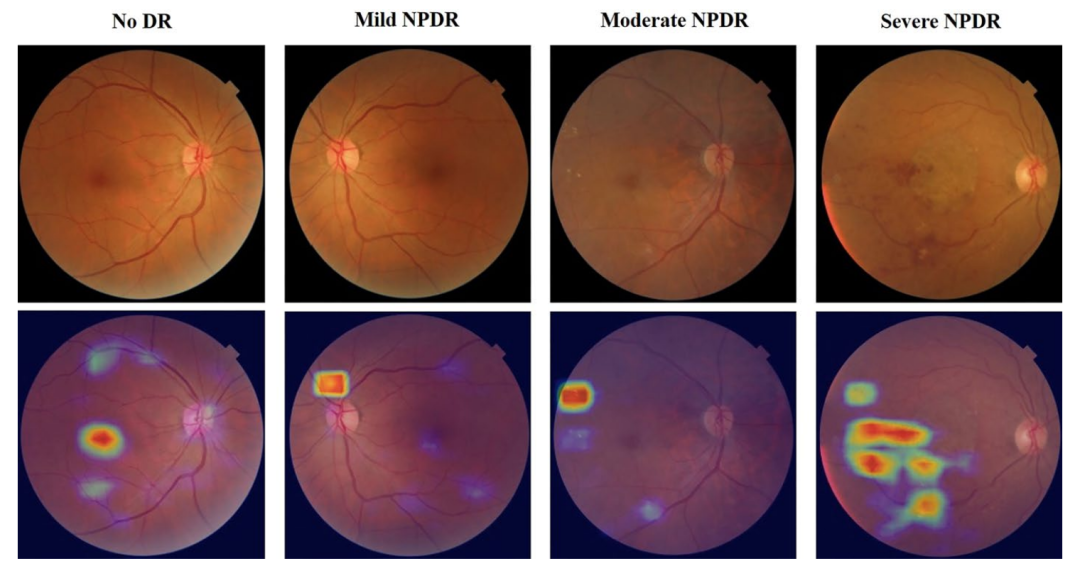
上海市静安区市北医院 陈吉利 教授团队、苏州比格威医疗科技和苏州大学 陈新建 教授团队基于比格威医疗开发的眼底彩照与OCT的双模态AI,就其在社区医院糖网筛查中的应用进行了研究,成果近期发表于Biomedical Engineering Online杂志(IF3.903)。这项研究证实了双模态人工智能筛查可发现更多需转诊的DR,辅助诊断结果和专家阅片结果一致性较高,眼底照相与OCT双模态人工智能辅助诊断技术应用于社区糖尿病视网膜病变筛查是可行的。


阅读文献原文
摘要
目的:
评估结合眼底彩照与OCT的双模态AI算法用于DR筛查的准确性,并探讨这种双模态筛查模式在社区医院DR筛查中的可行性和应用价值。
研究方法和讨论:
2019年10月至2019年12月,为社区医院门诊就诊的600例糖尿病患者进行非散瞳眼底照相及光学相干断层扫描,其中包括324名男性和276名女性。研究对象的平均年龄为67.26±7.02岁。根据国际临床糖尿病视网膜病变严重程度量表(International Clinical Diabetic Retinopathy,ICDR),中度及以上程度的DR或出现ME被定义为需转诊的DR(referable diabetic retinopathy,RDR)。所有眼底照片及OCT图片均由比格威医疗眼科AI系统和两名眼科医生(视网膜专家,Kappa(κ)= 0.844、0.864)独立识别和分类。以眼科医生的分期结果作为参考标准,评估AI自动分期的敏感性和特异性。
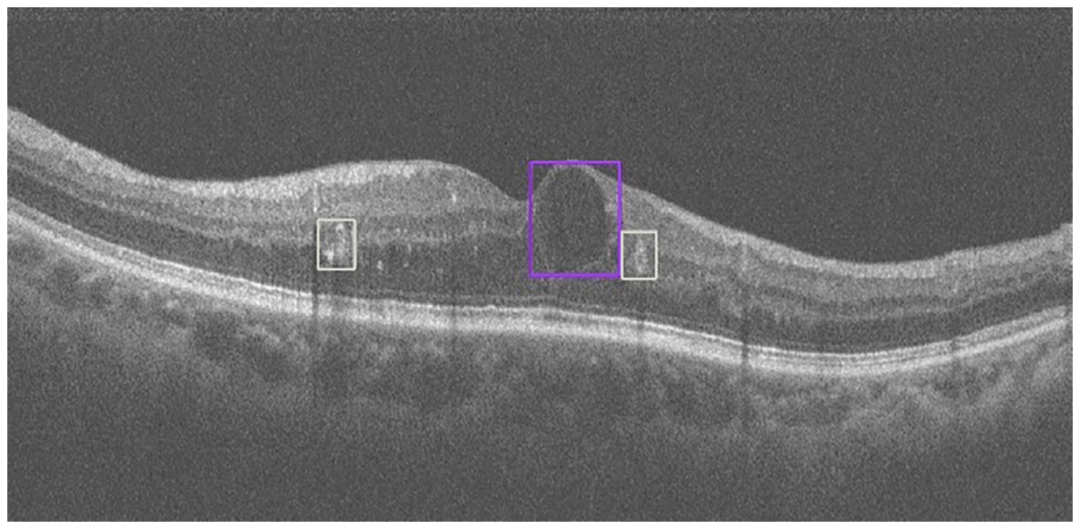
渗出(白色边界框)、黄斑囊样水肿(紫色边界框)
DME是糖尿病视网膜病变患者视力丧失的最常见原因,糖尿病视网膜病变患者中DME的患病率为2.7%-11%,取决于糖尿病类型和疾病持续时间,但对于1型和2型糖尿病,25年后的患病率约为30%。
在DME中,由于来自高渗透性视网膜毛细血管的细胞外液增多,黄斑增厚,从而影响中心视力。值得注意的是,DME可以发生在DR的任何阶段,无论是非增生性糖尿病视网膜病变(NPDR)还是增殖性糖尿病视网膜病变(PDR)。然而,在使用OCT之前,临床研究中的黄斑水肿检测是通过二维非立体数字眼底照相进行的。在没有立体视觉的情况下,眼底照相研究使用增厚的替代标记物识别DME,例如中心凹中心附近的脂质或黄斑的局部颜色变化。受瞳孔大小和屈光介质的影响,使用非立体眼底照片筛查DME可能有很高的假阳性率。下图显示了OCT眼底图像人工智能分析结果,与基于单模态的眼底彩照AI相比,这表明了基于多模态的视网膜疾病AI系统的优越性。
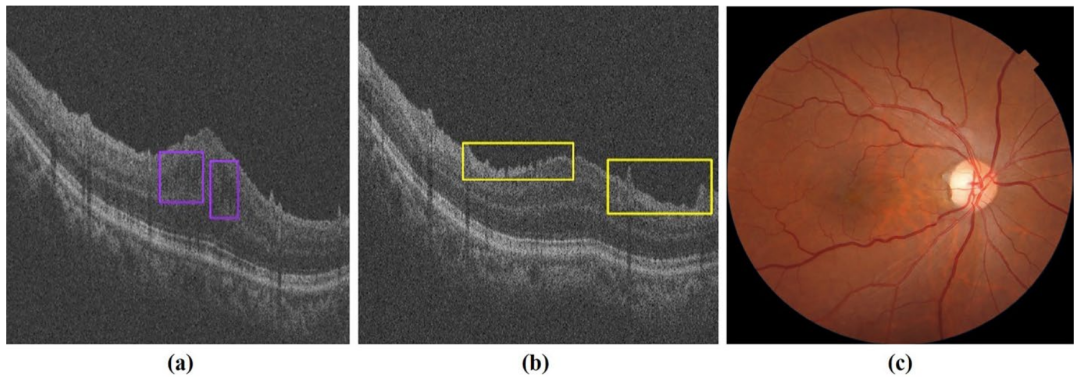
b.基于OCT AI检测到视网膜前膜(黄色边界框)
c. 眼底彩照显示无明显异常
研究结果:
81名参与者(13.5%)被眼科医生检测到DR,94名参与者(15.6%)被人工智能检测到DR,45名参与者(7.5%)和53名参与者(8.8%)分别被眼科医生和人工智能诊断为需转诊DR。
AI检测DR的灵敏度、特异性和曲线下面积分别为91.67%、96.92%和0.944。AI检测需转诊DR的灵敏度、特异性和AUC分别为97.78%、98.38%和0.981。从OCT图像中眼科医生检测到49例黄斑水肿(ME)(8.2%),人工智能检测到57例ME(9.5%),AI的敏感性、特异性和AUC分别为91.30%、97.46%和0.944。当结合眼底彩照和OCT图像时,眼科医生确定的转诊数量从45增加到75,AI从53增加到85。
结论:
在本研究中,AI基于眼底彩照和OCT图像对DR和ME的辅助筛查都具有较高的灵敏度和特异性。这一系统可以在社区医院的门诊实施,以识别更多需要转诊的患者,提高社区DR的转诊率








No comments yet.